Hay dolores dentales que son clarísimos: te duele con frío, con calor, con dulce… y la caries aparece en la radiografía como un anuncio luminoso. Pero luego está ese otro dolor que te vuelve loco: te duele al morder, a veces “a ratos”, no siempre puedes señalar el diente exacto y, para rematar, la radiografía parece no decir nada. En esos casos, uno de los sospechosos habituales (y más infradiagnosticados) es el síndrome del diente fisurado.
Este problema es muy real, especialmente en adultos. No es una “fractura” visible a simple vista, sino una fisura microscópica que puede avanzar con el tiempo. Y sí: si se detecta tarde, puede acabar en endodoncia o incluso en pérdida del diente. En una clínica dental en Barcelona como CDZ, es un motivo frecuente de consulta cuando el paciente llega diciendo: “Me duele al morder, pero no sé por qué”.
En este artículo vamos a desmenuzar qué es el diente fisurado, por qué ocurre, cómo se detecta (aunque la radiografía sea poco reveladora) y qué tratamientos existen hoy para salvarlo. Todo explicado con lenguaje claro, con enfoque práctico y pensando en personas que buscan soluciones en Barcelona.
Síndrome del diente fisurado: qué es, por qué duele tanto y por qué no siempre se ve
¿Qué es exactamente un diente fisurado?
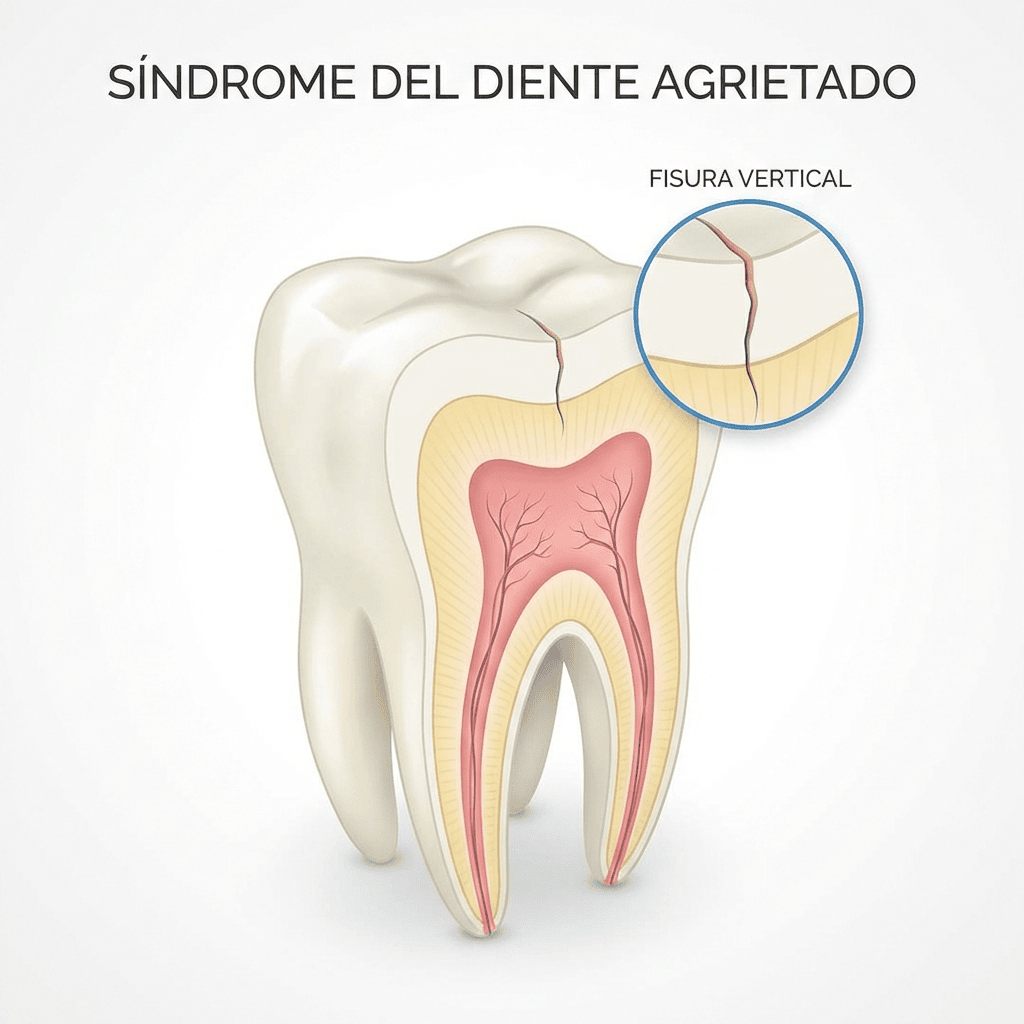
El síndrome del diente fisurado ocurre cuando un diente presenta una fisura (una grieta fina) que no llega necesariamente a partir el diente en dos, pero sí afecta a su estructura interna. Puede atravesar esmalte y dentina y, en casos avanzados, acercarse o llegar a la pulpa.
La diferencia clave: fisura vs. fractura
- Fisura: grieta fina, a menudo invisible, que puede dar dolor al morder y sensibilidad. Puede ser parcial.
- Fractura: rotura más evidente, con separación de cúspides o partes del diente. Suele ser más visible y aguda.
En el diente fisurado, el problema suele estar en que la fisura se abre y se cierra con la presión al masticar. Ese micro-movimiento irrita la pulpa o el ligamento periodontal, y ahí aparece el dolor “traicionero”.
¿Por qué muchas veces la radiografía sale “bien”?
Porque la radiografía 2D no siempre capta fisuras finas. En muchos casos, la fisura está orientada en un plano que la imagen no muestra, o es demasiado pequeña para distinguirse. Por eso el diagnóstico se basa en síntomas, pruebas clínicas y tecnología complementaria, no en una sola radiografía.
Un detalle importante
Cuando ya aparecen signos secundarios (como inflamación apical o cambios en el ligamento periodontal), la radiografía puede empezar a mostrar algo. Pero en fases tempranas… suele engañar.
¿Por qué duele al morder y luego se calma?
Este patrón es muy típico: muerdes algo duro, notas un “latigazo” y luego se pasa. A veces, duele más al soltar la mordida que al apretar. Esto pasa porque:
- Al morder, la fisura se comprime y puede no doler tanto.
- Al liberar presión, la fisura se “abre” mínimamente.
- Ese movimiento genera un estímulo que irrita la pulpa o el periodonto.
Si esto te suena, no estás solo. Es de lo más común en el síndrome del diente fisurado.
Causas y factores de riesgo: por qué pasa (y a quién le pasa más)
1) Empastes grandes y pérdida de estructura
Cuando un diente tiene una restauración amplia (por caries antiguas o repetidas), queda menos estructura sana para repartir fuerzas. Con el tiempo, las cúspides se vuelven más frágiles y es más fácil que aparezcan fisuras.
2) Bruxismo y apretamiento: el clásico que lo estropea todo
Si aprietas o rechinas los dientes, las fuerzas repetidas actúan como una “fatiga” constante. No hace falta un golpe; basta con la suma de microimpactos noche tras noche. En Barcelona, con ritmos de vida intensos, el bruxismo es un compañero demasiado habitual.
3) Masticar cosas duras (y hacerlo sin pensar)
Hielo, frutos secos muy duros, caramelos, cortezas… incluso usar los dientes como “herramienta” (abrir envases, sujetar objetos) aumenta el riesgo. No es moralina: es pura mecánica.
4) Cambios térmicos extremos
Alternar frío y calor puede contribuir al estrés del esmalte (dilataciones y contracciones). No suele ser la causa única, pero suma.
5) Edad y “historial dental”
En adultos, especialmente a partir de los 35–40, es más frecuente porque hay más restauraciones acumuladas y más desgaste por uso. No es una condena, pero sí un factor de contexto.
Mini checklist: ¿tienes papeletas?
- ¿Tienes un empaste grande en un molar/premolar?
- ¿Aprietas los dientes o te despiertas con tensión mandibular?
- ¿Te gusta masticar hielo, caramelos duros o frutos secos a saco?
- ¿Has tenido “dolor al morder” intermitente sin causa clara?
Cómo se diagnostica un diente fisurado: pruebas que realmente ayudan
El diagnóstico es el gran desafío: el diente puede verse normal y la radiografía no siempre lo delata. Por eso, el dentista suele combinar varias herramientas.
Prueba de mordida: localizar el dolor de forma precisa
Se utiliza un instrumento específico (tipo “bite test”) para que muerdas en diferentes cúspides y se detecte qué zona dispara el dolor. Esto ayuda a localizar la cúspide o la línea de fisura.
Transiluminación: cuando la luz te chiva la grieta
Con una luz potente, se ilumina el diente: las fisuras pueden “cortar” el paso de la luz y hacerse más evidentes. Es una técnica simple, rápida y muy útil en consulta.
Tintes diagnósticos
En algunos casos se usan tintes que resaltan líneas de fisura. No es magia, pero puede ayudar a confirmar sospechas.
Microscopio o lupas de magnificación
La magnificación clínica mejora mucho la detección. Donde el ojo ve “nada”, con aumento se puede ver la línea o el patrón de fisura.
CBCT (TAC dental 3D): útil, pero con criterio
El CBCT no siempre detecta fisuras finas (depende de tamaño y artefactos), pero puede ser útil para:
- Descartar otros problemas (lesiones apicales, fracturas más evidentes).
- Evaluar estructuras cuando la clínica apunta a complicación.
- Planificar tratamientos si hay sospecha de afectación más profunda.
Diagnóstico diferencial: lo que se puede confundir
Un diente fisurado puede parecer:
- Pulpitis por caries oculta
- Sensibilidad por desgaste
- Problemas de encía/localizados
- Dolor referido (otro diente que “engaña”)
- Problemas de ATM o musculares
Por eso, cuando hay dudas, lo ideal es un enfoque metódico y, si hace falta, seguimiento breve y controlado.
Tratamientos: qué se puede hacer para salvar un diente fisurado
El tratamiento depende de la profundidad y dirección de la fisura, de si hay afectación pulpar y de la estabilidad del diente. La buena noticia: muchos dientes fisurados se salvan si se actúa a tiempo.
1) Protección con una restauración que “abraza” el diente
Cuando el problema es una fisura en cúspides (sin llegar a fractura completa), lo más habitual es reducir el movimiento de esa zona. Para ello se puede plantear:
- Restauración adhesiva reforzada
- Onlay/incrustación
- Corona en casos con gran pérdida de estructura
El objetivo es que el diente deje de “flexar” al morder y la fisura no se siga abriendo.
2) Ajuste oclusal: quitar el “punto de palanca”
Si hay un punto de contacto alto que está cargando una cúspide concreta, un ajuste selectivo puede ayudar a reducir el estrés. No es una solución única, pero puede formar parte del plan.
3) Férula de descarga si hay bruxismo
Si aprietas por la noche, una férula puede ser decisiva para evitar que la fisura progrese. No cura la fisura, pero reduce fuerzas y protege el trabajo restaurador.
4) Endodoncia: cuando la pulpa ya está implicada
Si la fisura ha irritado la pulpa o hay signos de pulpitis irreversible, puede ser necesario realizar endodoncia y luego reconstrucción (a menudo con cobertura cuspidaria). La idea es conservar el diente, no “castigarlo”.
5) ¿Cuándo se pierde el diente?
El escenario más complicado es cuando la fisura se convierte en fractura vertical radicular o cuando la línea atraviesa estructuras de manera que el pronóstico es malo. En esos casos, se valora extracción y rehabilitación (por ejemplo, con implante). Pero insistimos: esto suele ser el final de un proceso que no se detectó a tiempo.
Señales de alarma de pronóstico peor
- Dolor localizado profundo y persistente
- Bolsa periodontal aislada junto a una raíz
- Movilidad segmentaria
- Síntomas que no mejoran pese a estabilización
Qué puedes hacer desde ya si sospechas un diente fisurado
Evita lo que lo empeora
- No mastiques hielo ni cosas muy duras del lado afectado.
- Evita chicles “a lo bestia” si hay dolor al morder.
- No uses ese diente para “probar” si duele (sí, todos lo hacemos; mejor no).
Consulta con diagnóstico específico
El dolor al morder intermitente no es algo para “aguantar”. Un diagnóstico temprano puede permitir una solución conservadora. En CDZ Barcelona, el enfoque suele ser: localizar el punto, confirmar con pruebas clínicas, estabilizar, y decidir restauración con criterio.
Preguntas útiles para llevar a consulta
- ¿El dolor aparece al morder o al soltar?
- ¿Es con alimentos duros o también con blandos?
- ¿Hay sensibilidad al frío/calor?
- ¿Tengo empastes grandes o historial de bruxismo?
Responder a estas preguntas ayuda a acotar el diagnóstico y evitar “dar palos de ciego”.
En Barcelona, el diente fisurado no se improvisa: por qué el enfoque importa
El síndrome del diente fisurado es un ejemplo perfecto de por qué la odontología moderna es tanto diagnóstico como tratamiento. No se trata solo de “hacer un empaste”. Se trata de entender fuerzas, estructura remanente, síntomas y evolución. Con diagnóstico cuidadoso, magnificación, pruebas de mordida y planificación restauradora, muchos dientes se salvan y vuelven a funcionar sin drama.
Si estás en Barcelona y llevas tiempo con ese dolor extraño al morder que va y viene, no eres “raro” ni estás imaginando cosas. Puede ser un diente fisurado. Y cuanto antes se estudie, mejor pronóstico suele tener.